 流行病学
流行病学
流行病学:乳腺叶状囊肉瘤临床少见,有报道本病占全部乳房肿瘤的0.2%~2.5%。
发病年龄在14~86岁,但以中年妇女多见,平均年龄44.7~49岁。曹德生报道14例,平均40.4岁,35岁以上占71.42%,青少年发病率仅占5%左右。良性的以年轻妇女较多见(平均发病年龄31岁),恶性型则多见于中年以上妇女,男性罕见。王钟富(1973)收集该病74例,良恶之比约为2∶1。
 发病机制
发病机制
发病机制:乳腺叶状囊肉瘤的病理特点为:
1.大体形态 肿瘤体积差别较大,小的直径2~3cm呈结节状,大者可为40~50cm的巨块,恶性肿瘤又较良性瘤体积略大。肿瘤边缘也较清楚,无真正的包膜。切面呈灰白色,在坏死区或脂肪肉瘤瘤样变区则带黄色。约1/3的病例肿瘤有囊腔,囊内有清澈或血性液体。更常见的是多个息肉状肿物充塞了囊腔,造成肿瘤切面的裂隙状态。肿瘤质软如肉,其中也有较硬的部分,有时可有骨和软骨化生(图1)。
2.组织形态 瘤组织由上皮细胞和纤维组织两种成分构成,只是纤维组织成分增生更加活跃,构成肿瘤的主要成分。细胞排列密集,核肥大深染,似纤维
肉瘤或低度恶性纤维
肉瘤。在同一肿瘤中的不同切片,或同一切片的不同区域纤维细胞的密度和分化程度可以很不相同。少数病例间质成分中尚可发现分化程度不同的脂肪组织,黏液组织,甚至软骨等。诊断本病除上述成分外,必须发现有上皮细胞成分,否则和乳腺
肉瘤难于区别(图2,3)。
 其他辅助检查
其他辅助检查
其他辅助检查:
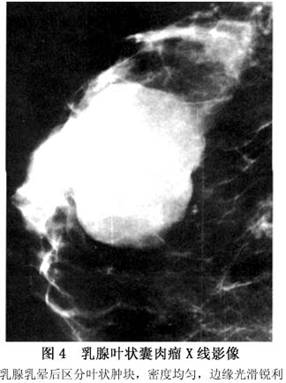
1.X线钼靶片 小的肿瘤可见边缘清楚的球形椭圆形或有分叶的均匀致密影,边缘光滑,没有毛刺现象;大的肿瘤外形呈波浪形或多囊形,偶见钙化。与癌肿不同的地方是皮下脂肪层仍完整(图4)。
2.超声波检查 肿瘤较大,呈分叶低回声,边界清楚。因病变边缘光滑,超声常有侧缘声束衰减征象。有时很难与周围叶状分布的脂肪组织相区别。肿瘤后回声减弱、增强或不变。囊变区充满液体,表现为无回声的裂隙状腔隙(图5)。
3.液晶热图检查 瘤体区域皮温较高,和周围正常组织皮温可相差3℃以上。
4.血管造影 可行动脉和乳房皮下静脉造影,可见肿瘤有明显的血液供应和皮下静脉扩张。
 鉴别诊断
鉴别诊断
鉴别诊断:临床上乳腺叶状囊肉瘤应注意与乳腺癌、乳腺纤维和恶性
肉瘤相鉴别。
1.乳腺癌
(1)叶状囊
肉瘤病程长,生长缓慢,而乳腺癌病程较短。
(2)叶状囊
肉瘤多数体积较大,凹凸不平,呈结节分叶状,部分实质如橡皮样有弹性,部分呈囊性。而乳腺癌体积较小,无分叶,质地较硬,无囊性,无弹性。
(3)叶状囊
肉瘤周界清楚,仅少数向周围间质胸肌浸润。而乳腺癌边界不清,可向周围组织浸润。
(4)叶状囊
肉瘤系膨胀性生长与皮肤不粘连,由于瘤体大影响静脉回流,大多数表面有静脉曲张,随着肿瘤增大,皮肤张力大而菲薄,光滑呈水状,有时可引起压迫性坏死。而乳腺癌为浸润性生长可与皮肤粘连,出现“橘皮样”变,表面静脉曲张不多见。
(5)叶状囊
肉瘤乳头正常,但可有推压移位,
乳头溢液少见。而乳腺癌位于乳晕下,多数与乳头粘连,乳头抬高或内陷。
(6)分叶状囊
肉瘤腋窝淋巴结转移较少见,而乳腺癌腋窝淋巴结转移较常见。
2.乳腺纤维瘤
(1)乳腺纤维瘤初起时生长较快,以后生长逐渐缓慢。而叶状囊
肉瘤开始较为缓慢,以后突然长大,有的病例生长较为迅速,在几个月内增长为很大。
(2)乳腺纤维瘤体积较小,不超过5cm,表面光滑,边界清楚,质地均匀一致,无分叶。而叶状囊
肉瘤体积大多为10~20cm,表面凹凸不平,有分叶,质地不均匀。
(3)乳腺纤维瘤可为多发性的,也可为单发的,而叶状囊
肉瘤多为单发。
(4)乳腺纤维瘤多发生在青年妇女,50岁以上较为少见,而叶状囊
肉瘤不仅在中青年妇女可见,而在老年妇女亦可见到。
 治疗
治疗
治疗:本病首选手术治疗为佳。放化疗对恶性叶状囊肉瘤有一定效果但不甚理想,应慎重选择。在术中可行快速冰冻切片,根据结果来选择正确术式,往往手术后可彻底治愈。对良性肿瘤可行局部完整切除,对巨大肿瘤则宜行单纯乳房切除术。对恶性肿瘤应根据瘤体大小,与周围组织有无粘连及有无腋淋巴结转移等情况,来决定是否行单纯乳房切除或标准乳癌根治术。术后根据病人具体情况和临床分期给予放疗或化疗。对术后复发者可再行手术,酌情扩大手术范围,仍可获得较理想的疗效。
本瘤是轻微浸润性生长。虽然边界清楚,但如果手术切除不彻底,极易复发。因此手术时应适当扩大周围组织切除范围。恶性瘤术后极易复发,但很少发生转移,即使转移,大多数经血行转移到肺、脑、骨、肝等处,很少发生淋巴结转移,故有学者认为手术时不必要进行淋巴结清扫。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制



 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查

 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防